Fragilidad en adultos mayores con falla cardiaca crónica en un hospital de Lima
DOI:
https://doi.org/10.47487/apcyccv.v2i1.122Palabras clave:
fragilidad, insuficiencia cardiaca, anciano, cardiologíaResumen
Objetivo. Determinar la prevalencia de fragilidad en adultos mayores con falla cardiaca y examinar la asociación entre la fragilidad y las características sociodemográficas y clínicas en pacientes del programa de falla cardiaca crónica del Hospital Nacional Guillermo Almenara Irigoyen en el periodo 2018-2020.
Materiales y métodos. Estudio observacional, transversal y correlacional con enfoque cuantitativo en pacientes mayores de 60 años que tuvieron una valoración de fragilidad mediante la escala de Edmonton como no frágil (0-4), aparentemente vulnerable (5-6), levemente frágil (7-8), moderadamente frágil (9-10) y severamente frágil (11-17). La asociación de la fragilidad y las características de los pacientes se evaluó mediante la prueba de chi cuadrado de Pearson; se consideraron significativos los valores de p<0,05. y con un intervalo de confianza del 95%.
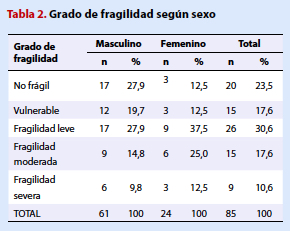
Resultados. La prevalencia de fragilidad fue de 58,8%, la mayoría de los pacientes fueron del sexo masculino (71,8%) y el promedio de edad fue de 72,9 años. La edad y el número de comorbilidades fueron factores asociados a fragilidad estadísticamente significativos con p=0,004 y p<0,001 respectivamente.
Conclusiones. La prevalencia de fragilidad fue alta en pacientes mayores de 60 años del programa de falla cardiaca crónica. Los pacientes de mayor edad y con mayor número de comorbilidades tuvieron mayor riesgo de fragilidad, lo cual destaca la necesidad de una evaluación integral y un cribado de la fragilidad a fin de diseñar programas de prevención secundaria de manera oportuna.
Descargas
Referencias
Dokainish H, Teo K, Zhu J, et al. Global mortality variations in patients with heart failure: results from the International Congestive Heart Failure (INTER-CHF) prospective cohort study. Lancet Glob Health. julio de 2017;5(7):e665–72. Disponible en: https://doi.org/10.1016/S2214-109X(17)30196-1.
Savarese G, Lund LH. Global Public Health Burden of Heart Failure. Card Fail Rev. 2017;03(01):7. Disponible en: https://doi.org/10.15420/cfr.2016:25:2
Rossignol P, Hernandez AF, Solomon SD, et al. Heart failure drug treatment. The Lancet. marzo de 2019;393(10175):1034–44. Disponible en: https://doi.org/10.1016/S0140-6736(18)31808-7
Martín-Sánchez FJ, Christ M, Miró Ò, Peacock WF, et al. Practical approach on frail older patients attended for acute heart failure. Int J Cardiol. noviembre de 2016;222:62–71. Disponible en: https://doi.org/10.1016/j.ijcard.2016.07.151
Sanders NA, Supiano MA, Lewis EF, et al. The frailty syndrome and outcomes in the TOPCAT trial: Frailty in HFpEF. Eur J Heart Fail. noviembre de 2018;20(11):1570–7. Disponible en: https://doi.org/10.1002/ejhf.1308
Vitale C, Spoletini I, Rosano GM. Frailty in Heart Failure: Implications for Management. Card Fail Rev. 2018;4(2):104. Disponible en: https://doi.org/10.15420/cfr.2018.22.2
Fried LP, Tangen CM, Walston J,et al . Frailty in Older Adults: Evidence for a Phenotype. J Gerontol A Biol Sci Med Sci. 1 de marzo de 2001;56(3):M146–57. Disponible en: http:// doi: 10.1093/gerona/56.3.m146.
Uchmanowicz I, Nessler J, Gobbens R, et al. Coexisting Frailty With Heart Failure. Front Physiol. 3 de julio de 2019;10:791. Disponible en: https://doi.org/10.3389/fphys.2019.00791en.
Tello-Rodríguez T, Varela-Pinedo L. Fragilidad en el adulto mayor: detección, intervención en la comunidad y toma de decisiones en el manejo de enfermedades crónicas. Rev Perú Med Exp Salud Pública. 2 de junio de 2016;33(2):328 Disponible en: https://doi.org/10.17843/rpmesp.2016.332.2207.
Pariona M, Segura Saldaña PA, Padilla Reyes M, et al. Características clínico epidemiológicas de la insuficiencia cardíaca aguda en un hospital terciario de Lima, Perú. Rev Perú Med Exp Salud Pública. 17 de noviembre de 2017;34(4):655. Disponible en: https://doi.org/10.17843/rpmesp.2017.344.2890
Varela Pinedo LF, Ortiz Saavedra PJ, Chavez Jimeno HA. Velocidad de la marcha en adultos mayores de la comunidad en Lima, Perú. Rev Medica Hered. 29 de octubre de 2012;20(3):133.
Vargas J, Gálvez M de LÁ, Rojas M, et al. Fragilidad: en busca de herramientas de evaluación preoperatoria. Rev Médica Chile. marzo de 2020;148(3):311–9. Disponible en: https://doi.org/10.4067/S0034-98872020000300311
Ramírez Ramírez JU, Cadena Sanabria MO, Ochoa ME. Aplicación de la Escala de fragilidad de Edmonton en población colombiana. Comparación con los criterios de Fried. Rev Esp Geriatría Gerontol. noviembre de 2017;52(6):322–5. Disponible en: https://doi.org/10.1016/j.regg.2017.04.001
Díez-Villanueva P, Arizá-Solé A, Vidán MT, Bonanad C, Formiga F, Sanchis J, et al. Recomendaciones de la Sección de Cardiología Geriátrica de la Sociedad Española de Cardiología para la valoración de la fragilidad en el anciano con cardiopatía. Rev Esp Cardiol. enero de 2019;72(1):63–71. Disponible en: https://doi.org/10.1016/j.recesp.2018.06.015
Gonzáles-Mechán MC, Leguía-Cerna J, Díaz-Vélez C. Prevalencia y factores asociados al síndrome de fragilidad en adultos mayores en la consulta de atención primaria de EsSalud, enero-abril 2015. Chiclayo, Perú. Horiz Méd Lima. 30 de junio de 2017;17(3):35–42. Disponible en: https://doi.org/10.24265/horizmed.2017.v17n3.07
Herrera-Perez D, Soriano-Perez AN, Rodrigo-Gallardo PK, Huamanchumo CJT. Prevalencia del síndrome de fragilidad y factores asociados en adultos mayores. Rev Cuba Med Gen Integral [Internet]. 3 de junio de 2020 [citado 29 de marzo de 2021];36(2). Disponible en: http://www.revmgi.sld.cu/index.php/mgi/article/view/1098
Denfeld QE, Winters-Stone K, Mudd JO, et al. The prevalence of frailty in heart failure: A systematic review and meta-analysis. Int J Cardiol. junio de 2017;236:283–9. Disponible en: https://doi.org/10.1016/j.ijcard.2017.01.153
Bibas L, Levi M, Bendayan M, et al. Therapeutic Interventions for Frail Elderly Patients: Part I. Published Randomized Trials. Prog Cardiovasc Dis. septiembre de 2014;57(2):134–43. Disponible en: https://doi.org/10.1016/j.pcad.2014.07.004
Sze S, Pellicori P, Zhang J, et al. Identification of Frailty in Chronic Heart Failure. JACC Heart Fail. abril de 2019;7(4):291–302. Disponible en: https://doi.org/10.1016/j.jchf.2018.11.017
Gómez-Soto FM, Andrey JL, Garcia-Egido AA, et al. Incidence and mortality of heart failure: A community-based study. Int J Cardiol. agosto de 2011;151(1):40–5. Disponible en: https://doi.org/10.1016/j.ijcard.2010.04.055
Ohlmeier C, Mikolajczyk R, Frick J, et al. Incidence, prevalence and 1-year all-cause mortality of heart failure in Germany: a study based on electronic healthcare data of more than six million persons. Clin Res Cardiol. agosto de 2015;104(8):688–96. Disponible en: https://doi.org/10.1007/s00392-015-0841-4
Sun LY, Tu JV, Coutinho T, et al. Sex differences in outcomes of heart failure in an ambulatory, population-based cohort from 2009 to 2013. Can Med Assoc J. 16 de julio de 2018;190(28): E848–54. Disponible en: https://doi.org/10.1503/cmaj.180177
Díaz-Toro F, Nazzal Nazal C, Verdejo H, et al. Factores asociados a fragilidad en pacientes hospitalizados con insuficiencia cardiaca descompensada. Rev Médica Chile. febrero de 2017;145(2):164–71. Disponible en: https://doi.org/10.4067/S0034-98872017000200003
Sourial N, Bergman H, Karunananthan S, et al. Implementing Frailty Into Clinical Practice: A Cautionary Tale. J Gerontol A Biol Sci Med Sci. 1 de diciembre de 2013;68(12):1505–11. Disponible en: https://doi.org/ 10.1093/gerona/glt053
Pandey A, Kitzman D, Reeves G. Frailty Is Intertwined With Heart Failure: Mechanisms, Prevalence, Prognosis, Assessment, and Management. JACC Heart Fail. 1 de diciembre de 2019;7(12):1001–11. Disponible en: https://doi.org/ 10.1016/j.jchf.2019.10.005
Fried LP, Ferrucci L, Darer J, et al. Untangling the Concepts of Disability, Frailty, and Comorbidity: Implications for Improved Targeting and Care. J Gerontol Ser A. 1 de marzo de 2004;59(3):M255–63. Disponible en: https://doi.org/ 10.1093/gerona/59.3.m255
Castro Fernández A, Fernández Vivancos Marquina C. Comorbilidades e insuficiencia cardiaca. Cardiocore. 1 de enero de 2015;50(1):17–21. Disponible en: https://doi.org/10.1016/j.carcor.2014.12.001
Lip GYH, Skjøth F, Overvad K, et al. Blood pressure and prognosis in patients with incident heart failure: the Diet, Cancer and Health (DCH) cohort study. Clin Res Cardiol Off J Ger Card Soc. diciembre de 2015;104(12):1088–96. Disponible en: https://doi.org/ 10.1007/s00392-015-0878-4
Wang TJ, Larson MG, Levy D, et al. Temporal relations of atrial fibrillation and congestive heart failure and their joint influence on mortality: the Framingham Heart Study. Circulation. 17 de junio de 2003;107(23):2920–5. Disponible en: https://doi.org/ 10.1161/01.CIR.0000072767.89944.6E
Polidoro A, Stefanelli F, Ciacciarelli M, et al. Frailty in patients affected by atrial fibrillation. Arch Gerontol Geriatr. 1 de noviembre de 2013;57(3):325–7. Disponible en: https://doi.org/10.1016/j.archger.2013.04.014